I bisogni psicosociali nei pazienti oncologici dell’OSMA: una indagine qualitativa
L’assistenza psicosociale è una componente fondamentale nel percorso di cura del paziente oncologico e ha l’obiettivo di alleviare il distress emozionale e migliorare la qualità di vita.
La diagnosi di tumore e le sue conseguenze infatti non interessano esclusivamente gli effetti sul corpo su cui generalmente si concentra la maggior parte dell’attenzione, ma influiscono anche su una vasta gamma di aspetti emozionali, psicologici, sociali e culturali. Si parla infatti del cancro come di una malattia bio-psico-sociale.
Vista la rilevanza di un approccio alla cura che comprenda tutte le dimensioni, il Calcit Chianti Fiorentino, in collaborazione con la SOSD Psiconcologia della Asl Toscana Centro diretta dalla Dott.ssa Lucia Caligiani, ha predisposto una raccolta tramite questionario dei bisogni psicosociali per poterli comprendere direttamente dal vissuto dei pazienti. L’obiettivo è quello di poter dare risposte mirate attraverso l’elaborazione di nuovi progetti di sostegno.
La rilevazione è avvenuta tramite un’intervista telefonica fra marzo e settembre 2020 su un campione di 50 pazienti, sia in trattamento che in follow-up, afferenti all’oncologia medica e alla radioterapia dell’Ospedale Santa Maria Annunziata, sede del Dipartimento Oncologico diretto dalla Dott.ssa Luisa Fioretto.
Il campione:
Il campione è formato per il 68% da femmine e il 32% da maschi, con un’età media di 53 anni per le donne e di 60 per gli uomini.
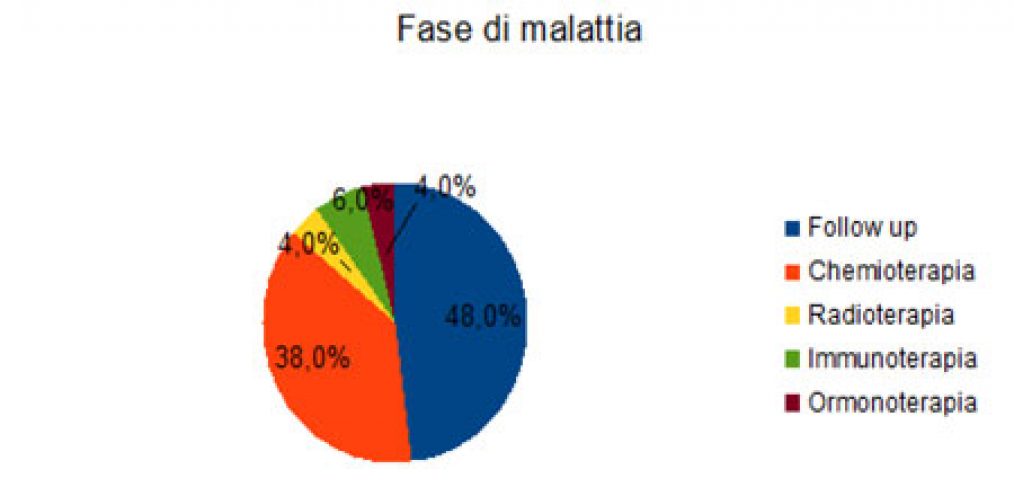
Rispetto al Percorso Diagnostico Terapeutico Assistenziale (PDTA) quasi la metà degli intervistati si trovava in fase di follow up mentre fra quelli in terapia attiva la maggioranza stava affrontando una chemioterapia.
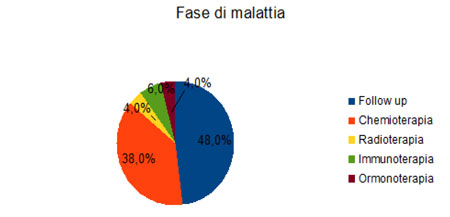
Per quello che riguarda la malattia il 36% ha una diagnosi di tumore al seno, il 16% di tumore dell’apparato digerente (colon, pancreas), seguiti poi da percentuali più basse di tumori dell’apparato genitale femminile e dai tumori testa-collo. Il 22% del campione presenta inoltre una comorbilità con altra patologia, aggiungendo dunque un fattore di vulnerabilità sia rispetto alla salute che all’adattamento psicosociale.
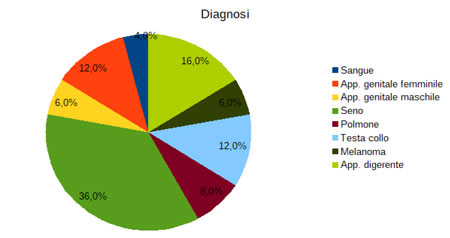
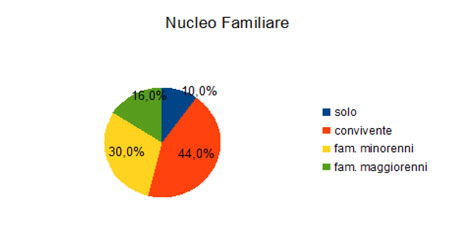
Per quanto riguarda le caratteristiche socio-anagrafiche del campione soltanto una piccola percentuale è single o divorziato e, coerentemente, solo il 10% dichiara di vivere da solo.
Generalmente sembra dunque che gli intervistati siano inseriti in contesti familiari e relazioni stabili, un fattore questo importante rispetto alla possibilità di attivare risorse sociali e affettive utili a fronteggiare la condizione della malattia.
Se la famiglia rappresenta sicuramente una risorsa si deve però considerare che, come dimostrano vari studi, la sua struttura e il suo funzionamento vengono negativamente influenzati dalla malattia: possono infatti emergere conflitti di ruolo, difficoltà di comunicazione, isolamento sociale, disorganizzazione o invischiamento. Ciò evidenzia l’importanza di pensare a interventi psicosociali che siano rivolti non soltanto al paziente ma anche alla sua famiglia.
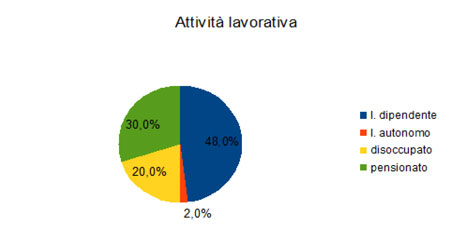
Il lavoro è una delle dimensioni più toccate dalla malattia: lo sforzo di adattamento richiesto al paziente dai deficit psicofisici e dalla nuova organizzazione dei tempi di vita legati alla cura è infatti molto alto.
Il 20% degli intervistati dichiara di essere disoccupato, cumulando quindi il distress della malattia a una criticità economica che li rende anche socialmente più fragili, considerando anche che il cancro è una patologia dagli effetti prolungati che può determinare costi economici significativi che pazienti e familiari sono costretti ad affrontare direttamente.
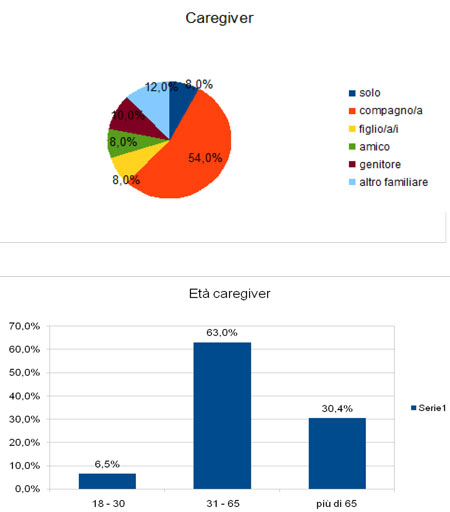
Un’altra dimensione importante da considerare al fine di pensare nuovi servizi riguarda chi si occupa del paziente oncologico, ovvero il caregiver.
Secondo questa raccolta di dati più della metà dei pazienti conta sul proprio partner come riferimento affettivo e assistenziale, il 12% su un altro familiare e l’8% sui figli, dove il 63% ha un’età compresa fra i 30 e i 65 anni. Nel 30% dei casi invece il caregiver ha un’età superiore ai 65 anni, sono dunque anziani che si occupano dei bisogni di salute di altri, un dato questo che segnala la necessità di un’assistenza sociosanitaria strutturata e integrata con le figure del territorio.
La famiglia, come già indicato precedentemente, si vede dunque confermare come la fonte principale di cure per il paziente oncologico, per cui il suo stile di funzionamento diviene un fattore importante per il mantenimento del benessere del paziente e dei suoi congiunti.
Un non trascurabile 8% riferisce invece di non avere riferimenti e di contare solo su se stesso, vedendo dunque aumentare le difficoltà di adattamento psicosociale nel PDTA e richiedendo un maggiore intervento dalla rete del territorio.
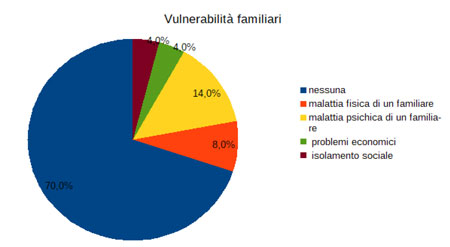
Rispetto ad altre aeree di fragilità due dati importanti su cui portare l’attenzione riguardano quelle famiglie che, oltre al cancro, si trovano a vivere anche la malattia fisica e psichica di un altro familiare, necessitando pertanto di interventi integrati e multi professionali.
Bisogni di sostegno e informativi:
I bisogni di sostegno sono stati indagati con una scala Likert a 5 punti dove alla domanda “Quanto è soddisfatto del sostegno che riceve?” 0 equivale a “nessuna soddisfazione” e 5 a “moltissima soddisfazione”.
Dai dati emerge che il paziente oncologico sente di avere buoni livelli di supporto pratico ed emotivo da familiari, partner e amici e, in maniera simile per quanto riguarda quello ricevuto su un piano medico-assistenziale si rileva un buon grado di soddisfazione verso le figure professionali, le strutture del territorio e quelle del volontariato implicate.
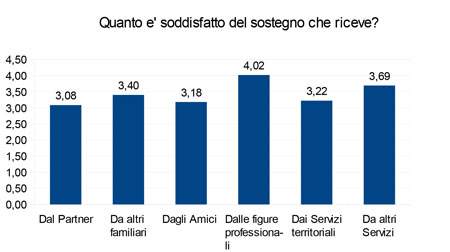
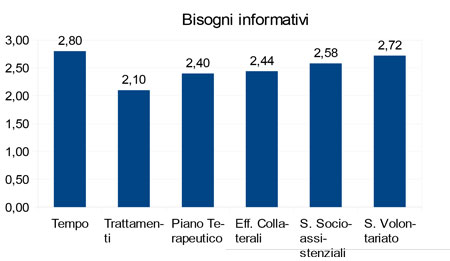
Nello specifico se si vanno ad approfondire i bisogni relativi alla relazione coi sanitari è rilevante la percentuale di quelli che esprimono il bisogno di avere maggior tempo per il colloquio oncologico, mentre i bisogni informativi relativi ai trattamenti, al piano terapeutico e agli effetti collaterali sembra essere adeguatamente soddisfatto.
Anche l’accesso alle informazioni fornite dai servizi socio assistenziali sono buone, con un bisogno di migliorare quelle offerte dalle Associazioni di Volontariato presenti sul territorio.
Bisogni di cura:
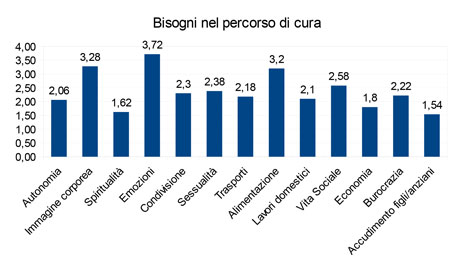
Durante il PDTA invece i bisogni di cura più emergenti sembrano essere quelli legati alla dimensione psicologica come la gestione degli aspetti emotivi e dell’immagine corporea, e l’attenzione all’alimentazione intesa come protezione della salute e dello stile di vita, mentre gli aspetti legati all’autonomia e ai bisogni di tipo assistenziale sembrerebbero essere meno impellenti, probabilmente perché già ben supportati dalla rete sociale di appartenenza.
Questi dati sembrano dunque confermare la necessità di interventi e attività sempre più orientati al sostegno degli aspetti psichici, relazionali e riabilitativi del percorso di cura, dove la fatica e la sofferenza della malattia possano essere comunicate e rielaborate.
Distress e impatto psicosociale del cancro:
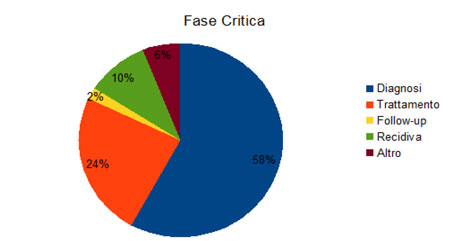
Per quanto riguarda il distress il 58% degli intervistati ha individuato il momento della diagnosi come la fase più difficile da gestire, mentre il 24% ha avuto maggiori sintomi di disadattamento nella fase delle terapie, specialmente quando queste consistevano nella chemioterapia.
Questo ci indica che le prime fasi del PDTA sono quelle che hanno un impatto emotivo più destabilizzante, con valore potenzialmente traumatizzante, e che richiedono pertanto interventi di sostegno psicologico e di psicoeducazione volti a normalizzare e contenere tali reazioni.
Solo l’2% si è sentito maggiormente stressato durante i follow up, indicando dunque come questa possa essere una fase psichica più pronta ad una eventuale rielaborazione dei contenuti emotivi anche attraverso percorsi di riabilitazione psicosociale di gruppo.
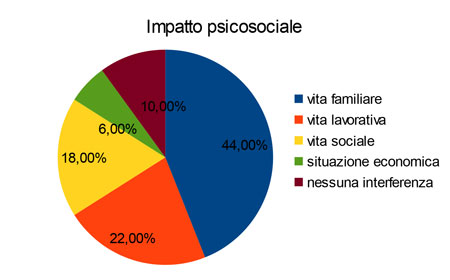
Rispetto all’impatto che la malattia e i trattamenti hanno su vari ambiti della vita, i pazienti riferiscono per la maggior parte di avere subito effetti negativi sulla loro vita familiare e su quella lavorativa, confermando dunque i dati precedentemente emersi e sottolineando il forte valore di queste dimensioni rispetto all’identità personale. Importanti effetti negativi sembrano coinvolgere anche la vita sociale dove le persone lamentano limitazioni e spesso anche situazioni di isolamento.
Uno sguardo fra presente e futuro: i laboratori nella riabilitazione psicosociale
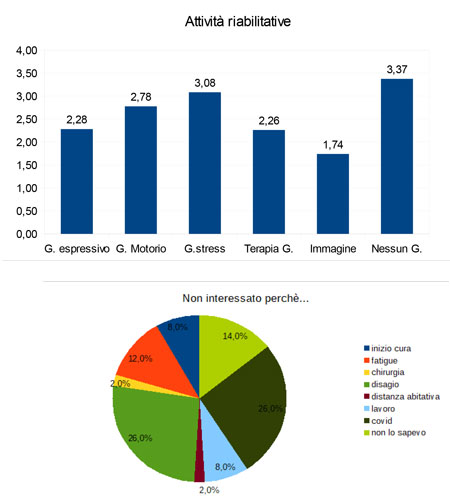
Vista la funzione riabilitativa psicosociale degli interventi di gruppo è stato indagato attraverso il questionario anche il gradimento e l’interesse verso alcuni dei laboratori già attivati in OSMA, sia come verifica dell’utilità delle attività in essere, sia per esplorare nuovi bisogni da accogliere.
La somministrazione è avvenuta durante la pandemia da Covid-19 dove, come misura protettiva, tutte le attività di gruppo erano sospese, questo spiegherebbe in parte l’alta percentuale di persone che hanno dichiarato di non essere interessate alle attività di gruppo.
Un’altra percentuale rilevante non è interessata ai laboratori a causa della condizione fisica legata alla fatigue o perché hanno ricevuto da poco la diagnosi, confermando dunque che la fase del PDTA in cui le persone sono più orientate a questo tipo di intervento sono prevalentemente quelli in follow-up.
Il 26% invece ha paura di sentirsi a disagio in un gruppo e preferisce godere di spazi liberi da malattia, una posizione questa a sostegno della scelta di realizzare i diversi laboratori sul territorio, in un ambiente appunto fuori dall’ospedale dove sia più facile ripensare se stessi oltre il cancro.
Il 14% invece non ha mai partecipato a un laboratorio perché non ne era a conoscenza, un dato che ci indica che i canali di diffusione delle attività del Dipartimento sono buoni ma possono essere migliorati.
Fra le attività rispetto alle quali è stato chiesto di esprimere il grado di interesse secondo una scala da 0 a 5 hanno ottenuto buoni riscontri i laboratori di gestione dello stress e quelli relativi alle attività motorie, segnalando quanto bisogno ci sia di attività che insegnino ad abbassare autonomamente i sintomi di attivazione fisiologica di stress e ristabiliscano il contatto e la presenza con un corpo che ha sofferto.
L’interesse verso le attività espressivo-supportive e i gruppi di psicoterapia, seppur con funzioni diverse, hanno ottenuto risultati analoghi, rilevando una buona percentuale di persone che richiede un lavoro più diretto sull’emotività.
Infine i laboratori legati all’immagine corporea sembrano aver incontrato un interesse minore, un dato questo comprensibile dalla composizione del campione che nel quasi 70% dei casi ha una diagnosi di tumore diversa dal seno che rappresenta il tipo di patologia più impattante sui cambiamenti del corpo.
Rispetto a possibili bisogni non emersi o a cui non sia stata data sufficiente risposta è stato infine chiesto quali attività o servizi potrebbero essere attivati per accogliere maggiormente le necessità riscontrate nel percorso terapeutico e riabilitativo della malattia.
Molti hanno indicato il bisogno di avere un unico organo di riferimento, o una carta dei servizi, che dia informazioni e coordini sui vari percorsi terapeutici e riabilitativi, anche delle terapie integrate e complementari come nutrizionista, omeopatia, agopuntura e fitoterapia di supporto.
Una richiesta consistente è stata rivolta anche a interventi che integrino l’aspetto nutrizionale non solo come supporto durante le chemioterapie ma piuttosto come laboratori sullo stile di vita attraverso ad esempio corsi di cucina.
Emerge anche una rilevante domanda sull’attivazione di laboratori e attività di gruppo che siano rivolti anche alle famiglie o ai caregiver e non solo verso i pazienti.
Infine un altro bisogno emerso riguarda la necessità di avere maggior supporto e informazioni su interventi di carattere socio-assistenziale rispetto alle difficoltà economiche e di reinserimento lavorativo, e alle richieste di invalidità, mutua, trasporti e anche servizi di compagnia domiciliare per chi è solo.
Conclusioni:
L’indagine qualitativa condotta all’interno del Dipartimento Oncologico dell’Ospedale Santa Maria Annunziata di Bagno a Ripoli evidenzia quanto la diagnosi di neoplasia e le sue conseguenze abbiano un impatto negativo che va oltre i sintomi fisici e che incide sulla qualità di vita dei pazienti e delle loro famiglie producendo anche effetti di natura sociale.
Una particolare attenzione va data alle variabili socio-anagrafiche del paziente in quanto emerge che le persone non coniugate, in età lavorativa e che sono sottoposte a chemioterapia sono quelle più vulnerabili a manifestare condizioni di intenso disagio emotivo durante il percorso di malattia.
La valutazione delle dimensioni psicosociali è dunque fondamentale nelle fasi di assessment diagnostico e lungo tutto il percorso assistenziale in quanto le capacità di far fronte alla malattia non dipendono soltanto dalle caratteristiche della persona ma anche dalle condizioni di cura e supporto a cui può rivolgersi.
Oltre agli interventi di psicoeducazione e sostegno psicologico e riabilitativo, servizi già presenti all’interno del Dipartimento Oncologico, che sono finalizzati a sostenere i bisogni emotivi fortemente richiesti dai pazienti e dalle loro famiglie, sembra dunque importante incrementare e rafforzare gli interventi di carattere socio-assistenziale presenti sul territorio per creare una continuità di cura che vada oltre le porte dell’ospedale, anche attraverso l’implementazione di attività e laboratori che possano accogliere il paziente e i suoi familiari in luoghi liberi dalla malattia e che ne facilitino il riadattamento psicosociale e la qualità di vita.
Dott.ssa Elisa Manfredini
Psicologa Psicoterapeuta
Psiconcologa Calcit Chianti Fiorentino
Ordine degli Psicologi della Toscana n. 5614

